|
|
[接種の目的]
1)急性肝炎対策
| ・ | 個人防衛(医療従事者、流行地への旅行者、成人の水平感染など) |
| ・ | ハイリスク集団の流行を抑えること によって感受性者への感染拡大を予防する。 |
| ・ | 母子感染防止事業 セレクティブワクチネーション HBVキャリア母から生まれる児を対象とした感染防止プログラムです。日本では母子感染防止事業として1986年から実施され、1995年度からは健康保険の給付対象となっています。その結果、HBs抗原陽性率は減小しています。 |
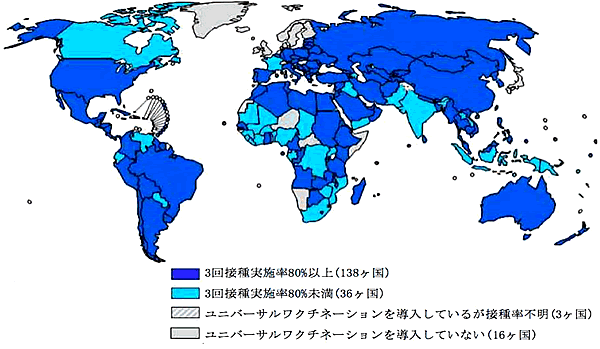
| ・ | ユニバーサルワクチネーション WHOは5歳児のHBVキャリア率2%以下を到達目標とし、その手段としてB型肝炎ワクチン接種を勧奨しています。 多くの国や地域ですべての児(新生児、学童)にワクチンを接種するユニバーサルワクチネーションが導入されています。ワクチン接種によって抗体を獲得し、HBVキャリア化しやすい小児期をHBV抵抗性に保持することが目的です。 ユニバーサルワクチネーションの効果は接種対象となる小児のHBV感染を防ぐだけでなく、小児から大人への感染を防ぐ効果も期待できます。アメリカではユニバーサルワクチネーションを導入した結果、ユニバーサルワクチネーション対象年齢以外の急性B型肝炎数も減小しました。 |
ユニバーサルワクチネーション導入国(2008年)
[現状]
HBVキャリア母から生まれる児を対象とした感染防止プログラムを完全に実施できれば、94〜97%の高率でキャリア化を防ぐことができますが、胎内感染、妊婦検査の漏れ、処置の煩雑さや不徹底、産婦人科と小児科の連携(新生児は産婦人科で診るがそれ以降は小児科に移るため、予防処置が引き継がれないことがある)などプログラムの不完全実施、さらに家族内の水平感染、など難しい面もあります。また、対象児は感染を免れHBV抵抗性となりますが、その他の児はHBV感受性のままです。
患者が多かった米国、イタリアはユニバーサルワクチネーション導入後、急性患者数が減小 しています。一方、もとから患者数少なかった国はセレクティブワクチネーションを選択する傾向がありますが、ノルウェーのように、ハイリスク集団からHBV感受性者に性感染を通して流行が広がるケースもあります。
日本は急性B型肝炎の把握が十分に行われておらず、ワクチン政策導入後の効果判定が難しいと予想されています。
国別B型肝炎報告数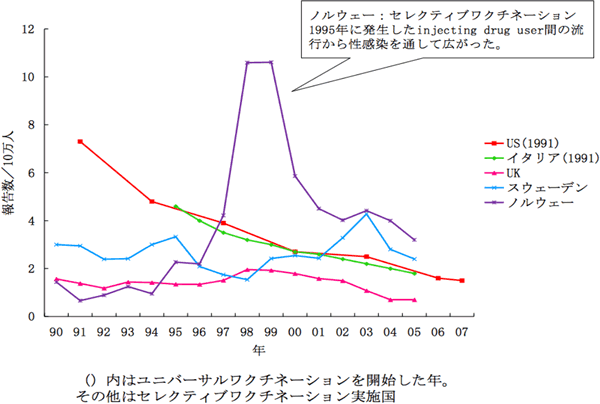
WHO加盟地域の92%がB型肝炎ワクチンを定期接種に組み込み、3回接種実施率は71%に達しています。セレクティブワクチネーションは、日本、イギリス、北欧などの数カ国にとどまっています。特に西太平洋地域においては出生後24時間以内接種及び3回接種を2008年において加盟37の国及び地域中26カ国が達成しています。西太平洋地域における5歳児のHBs抗原陽性率はワクチン接種実施前の約9.2%から2007年には1.7%まで減少したと推定されています。
[ワクチンの種類と安全性]
遺伝子組み換え技術を応用して酵母で産生したHBs抗原をアジュバント(アルミニウム塩)に吸着させた沈降不活化ワクチンで、20年以上前に認可され、世界中で使用されています。効果も安全性も高いワクチンです。長く世界中で使われていますが、安全性の問題が起こったことはありません。母子感染予防、医療従事者、高頻度国への渡航者などハイリスク群対策が主な使用目的の日本では混合ワクチンの開発は行われていません。海外では小児期の接種回数を減らすために、単味ワクチンに加えて各種の混合ワクチンが使用されています。
どんなワクチンでも生じるような副反応、5%以下の確率で、発熱、発疹、局所の疼痛、かゆみ、腫脹、硬結、発赤、吐き気、下痢、食欲不振、頭痛、倦怠感、関節痛、筋肉痛、手の脱力感などは報告されています。いずれも数日で回復しています。
[ワクチンの有効性、抗体持続期間]
若いほど抗体獲得率が高い傾向にあります。40歳までの抗体獲得率は95%、40〜60歳で90%、60歳以上になると65〜70%に落ちます。 HBV曝露後には早期(7〜14日後まで)にHBIGの筋肉内接種に加えてB型肝炎ワクチンを接種すれば感染予防効果が期待されます。また、HBVキャリア化予防効果については、台湾で1,200人の児童を対象にして、ワクチン接種時の7歳から7年後の14歳まで経過観察を行ったデータがあります。これによると、対象者のうち、経過観察期間中に11人がHBV感染していたことが判明しています(HBc抗体陽転)が、HBVキャリア化 した児童はいなかったということです。
B型肝炎ワクチンは全接種者の10%前後のnon responder、 low responderが見られます。この場合は追加接種、高用量接種、接種方法変更(皮内接種)などで対応します。
ワクチン3回接種後の防御効果は20年以上続くと考えられています。抗体持続期間は個人差が大きいです。3回接種完了後の抗体価が高い方が持続期間も長い傾向があります。
[接種方法]
1)B型肝炎の予防
通常、0.5mlずつを4週間隔で2回、更に20〜24週を経過した後に 1回0.5mlを皮下又は筋肉内に注射する。ただし、10歳未満の者には、0.25mlずつを同様の投与間隔で皮下に注射する。
2)B型肝炎ウイルス母子感染の予防(HBIGとの併用)
通常0.25mlを1回、生後2〜3ヶ月に皮下に注射する。更に0.25mlずつを初回注射の1ヶ月後及び3ヶ月後の2回、同様の用法で注射する。
3)HBs抗原陽性でかつHBe抗原陽性の血液による汚染事故後のB型肝炎 発症予防(HBIGとの併用)
通常、0.5mlを1回、事故発生後7日以内に皮下又は筋肉内に注射する。更に0.5mlずつを初回注射の1ヶ月後及び3〜6ヶ月後の2回、同様の方法で注射する。なお、10歳未満の者には、0.25mlずつを同様の投与間隔で皮下に注射する。
いずれの場合も3回終了後に抗体検査を行い、HBs抗体が獲得されていない場合には追加接種をする。
日本では基本的にB型肝炎の患者数が多くなかったので、セレクティブワクチネーションの方法が取られました。その効果は得られています。が、近年、父子感染や感染経路不明で乳幼児がB型肝炎ウイルスに感染する例が増えており、母子感染予防だけでは、対策が不十分といえるようです。
同じように感染者が少なかったために、ワクチン接種が遅れたHibや肺炎球菌感染症は、身近に子どもが罹患し重症になる確率が高いので保護者の方の関心は高く、すでに無料でワクチン接種ができるようになりましたし、接種される方は多いです。
B型肝炎は、劇症肝炎の例はあっても多くは医療従事者等であり、身近に感染者がいない限りは子どもとはあまり縁のない病気ではあります。が、慢性化し肝硬変、肝がんになる可能性が大きい病気でもありますので、感染源の撲滅という意味でも接種者が増えることは推奨されるべきものであると考えます。
が、なにせワクチン後進国の日本。おたふくかぜ、水ぼうそうも任意接種で有料。ポリオワクチンがやっと不活化に変わりDPTとの4種ワクチンが来年度から始まるだろうという現状で、勿論他の混合ワクチンはなし。どこにB型肝炎の幼児期接種を入れられるのか、無料化などは先のまた先の話なのでしょうね…。