9価HPVワクチン(シルガード9)について(2023/4/3更新) |
[シルガード9とは]
HPVにはいくつかの種類(型)があり、9価ワクチンは、このうち9種類のHPVの感染を防ぐワクチンです。
その中でも、子宮頸がんの原因の80〜90%を占める、
7種類のHPV(HPV16/18/31/33/45/52/58型)の感染を予防することができます。
[接種対象者]
●基本は小学校6年生〜高校1年生相当の女性
●平成9年度〜平成18年度生まれまで(誕生日が1997年4月2日〜2007年4月1日)の女性で、通常のHPVワクチンの定期接種の対象年齢の間に接種を逃した方
[接種スケジュール]
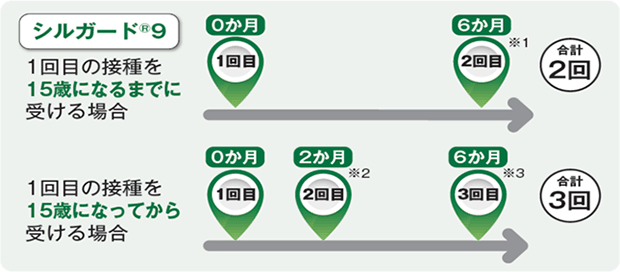
シルガード9で接種を開始する方は、1回目の接種を受けるときの年齢によって接種のスケジュールが異なり、合計2回または3回接種します。
いずれの場合も、1年以内に規定回数の接種を終えることが望ましいとされています。合計2回の接種で完了できる方は、1回目の接種を小学校6年生の年度から15歳の誕生日の前日までに受け、その後、5か月以上あけて2回目の接種を受けた方です。
シルガード9を合計2回の接種で完了する用法については、9〜14歳の女性を対象に臨床試験が行われ、効果と安全性が確認されたうえで薬事承認がなされており、シルガード9を2回接種した9〜14歳の方における効果は、3回接種した方と比べて、劣ってはいないことが報告されています。また、米国やカナダ、オーストラリアなどの諸外国では、原則、15歳になるまでに1回目の接種を終えていれば、2回で接種完了としています。ただしその後の抗体価のフォロー等についてはまだ5年未満ではあります。
これらの背景から、15歳になるまでに1回目の接種を行った方は、2回で接種を完了できることとしています。なお、シルガード9を含め、HPVワクチンの定期接種は小学校6年〜高校1年相当の女子が対象であり、標準的な接種期間は、中学校1年(13歳になる学年)の女子となっています。
2回で接種完了については、まだ詳細が不明でしたので、当院では取りあえず3回接種を予定しています。
[副反応]
主な副反応(1%以上)は、注射部位疼痛(89.8%)、注射部位腫脹(39.4%)、注射部位紅斑(33.7%)、頭痛(10%以上)、浮動性めまい、口腔咽頭痛、悪心、下痢、注射部位そう痒感、発熱、疲労、注射部位内出血、注射部位腫瘤(それぞれ1〜10%未満)が認められています。残念ながら痛いのは今までのワクチンと同じようで、9価は4価と比べて5%ほど出現確率が高いということです。
[各国での効果]
オーストラリア、アメリカ、カナダ、イギリス、ドイツ、フランスが最も早く2006年にHPVワクチンを導入しました。
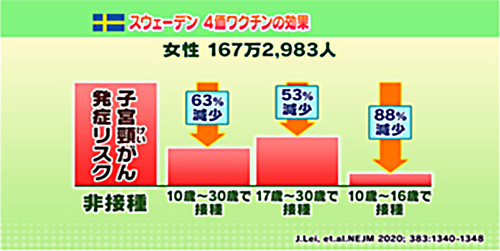
◆ スウェーデン
2020年に167万人を超える女性を対象に、ワクチンを接種していない人の子宮頸がんの発症リスクと、10〜30歳で少なくとも1回接種した人のリスクを比べると、63%低いことがわかりました。さらに詳しく年齢別でみると、17〜30歳で接種すると53%減、10〜16歳で接種すると88%減と、年齢が低いときに接種した女性の方が、効果が高いことがわかりました。
◆ オーストラリア
2007年からHPVワクチン接種に積極的に取り組んできたオーストラリア。他国に先駆けて公費によるHPVワクチン接種プログラムを導入した国でもあります。10代の女子は学校でHPVワクチンの無償接種を受けることができ、また19歳から26歳の女性もかかりつけ医のもとで無償接種を受けられます。このため15歳女子の接種率は78.6%(2016年)と非常に高いです。
さらに2013年からは、学齢期の男子にも拡大しました。HPV(ヒトパピローマウィルス)は、性的接触で感染が広がるため、男子にも接種することでより効果的に感染を抑え込むことができます。
HPVワクチン接種の取り組みにより、子宮頸がんを起こす型のHPVは77%も激減し、ビクトリア州における18歳以下の女子では前がん病変(子宮頸部高度異形成)がほぼ半減しました。2018年でオーストラリアで子宮頸がんの診断を受ける女性の割合は、10万人に7例まで下がっています。日本では10万人に16例なので、オーストラリアはすでに日本の半分以下です。
また2015/16年データでは、子宮頸がん検診の受診率も56.3%(日本は42.3%)と高く、子宮頸がんによる死亡も、1982年には10万人に7.7例だったのが、2016年には10万人に1.9例まで大幅に下がっています。
さらにオーストラリアでは、2017年12月からは、従来の細胞診による子宮頸がん検診(2年ごと)にかえて、「前がん病変」をおこすHPV感染を発見する検診(5年ごと)が導入されました。
2018年の段階で、2028年までには、子宮頸がんの診断を受ける女性が10万人に4例未満まで減ると発表しています。一般的に10万人に対し6例未満のがんは、希少(まれな)がんと呼ばれています。 さらに2066年には10万人に1未満となり、先進国の中でも子宮頸がんを克服する最初の国になりそうです。
[アメリカ]
米国ではじめてHPVワクチンが導入されたのは、2006年。最初は4つのHPV型を予防する4価ワクチンでしたが、2014年には上記のがんに加え性器いぼを起こすタイプを含んだ9つの型に対応するHPV9価ワクチン(ガーダシル9)が承認されました。2016年以降、米国では9価ワクチンのみが使われています。2005年には10万人に対し8だった米国の子宮頸がん罹患率も、HPVワクチンの導入と子宮頸がん検診により、2018年では10万人に対し6.5まで下がっています。また2020年6月11日、HPV9価ワクチンの効能として「HPV感染による中咽頭がんおよびその他の頭頸部がん」も承認しています。HPVワクチンは、今や子宮頸がんだけでなく、HPVに起因するがんの予防ワクチンという位置づけに変わりつつあります。
このため、11歳〜12歳の男女児を対象に、6カ月から1年の間隔をあけての2回接種を推奨しています。15歳以降になると3回接種が必要になるケースもあります。性的に活発になる前に接種するのが最も効果的。9歳から接種することも可能で、45歳まで受けられます。
ただし、すでに感染してしまったHPV型をワクチンで排除することはできないので、10代前半の接種機会を逃してしまった人も、様々なHPV型に感染する前に、出来る限り早くワクチン接種を受けることが推奨されています。
全米接種調査によれば、2018年の接種率(2回接種を完了)が51.1%だったのに対し、2019年は54.2%にアップし、男子の接種率は51.8%と、女子の接種率(56.8%)より低いですが、年々上がっています。また10代のうちに少なくとも1回はHPVワクチンを受けた人の率は71.5%に上昇しています。
米国がん協会は、HPVワクチン導入の20年目にあたる2026年までに、米国の13歳の80%がHPVワクチン接種を受け、HPV関連がんを「米国から排除する」ことを目標にしています。接種率が高まれば、集団免疫を獲得して子宮頸がんをはじめとするHPV関連がんを制圧することも夢ではありません。
2019年、国際研究チームが、計6000万人を対象とした65件の研究を評価したところ、HPVの感染件数と前がん病変の発生件数が共に下がっていました。調査では、イギリスを含む先進14カ国での研究が対象となっています。
研究チームはHPVの感染率に加え、尖圭コンジローマおよび前がん病変である子宮頸部上皮内腫瘍(CIN)の発症件数を調査。ワクチン接種が始まる前と8年後を比べた際に、以下のような結果が出ました。
・16型と18型のHPV感染件数は、15〜19歳の女性で83%、20〜24歳の女性で66%減少
・尖圭コンジローマの発症件数は、15〜19歳の女性で67%、20〜24歳の女性で54%減少
・CIN(子宮頸部異形成)の発症件数は、15〜19歳の女性で51%、20〜24歳の女性で31%減少
・また、ワクチンを受けていない人への恩恵も明らかになった。15〜19歳の男子の尖圭コンジローマ発症件数は50%近く減ったほか、30歳以上の女性の発症件数も大きく下がった。
・より幅広い年齢層がHPVワクチンを接種し、接種率が高い国ほど、減少率は高かった。
男子のHPVワクチン接種に踏み切る国も増えつつあります。現在すでに導入しているのは、前述のオーストラリアのほか「アルゼンチン、イギリス、アメリカ、カナダ、スイス、イタリア、オーストリア、ノルウェーなど約20ヶ国」(トップ・サンテ、2019/1/23)で、フランスも「2021年1月から11〜14歳の男子への接種を推奨し始める」予定です(サンテ誌)
[日本の現状]
日本で子宮頸がんと診断される人は、およそ11000人。年におよそ2900人の人が亡くなっています。
HPVワクチンは2013年4月に原則無料の定期接種になりました。が、副反応の訴えが相次ぎ、失神や接種部分の痛みが多かったのですが、特に注目されたのは、接種した部位以外の広い範囲の痛みや、手足が動かしにくくなるなどの「多様な症状」でした。頻度は少ないのですが、過去に別のワクチンで報告された副反応ではみられないものでした。
厚生労働省の検討部会は2カ月後の6月、「副反応の頻度がより明らかになり、国民に適切な情報提供ができるまでの間、定期接種を積極的に勧奨すべきではない」と判断。「今後の信頼性を担保するために早急に必要なデータを集める」ことも確認し、自治体に接種を積極的に勧奨しないよう通知しました。
接種との関連を指摘する声もあった慢性疲労や自己免疫性疾患は、欧米などで接種した人としていない人を比べた大規模な研究が行われましたが、関連はみられませんでした。国内で問題となった多様な症状も、厚労省研究班の調査結果では接種していない人でも一定数確認され、接種との因果関係ははっきりしていません。「副反応が出ている人への寄り添う対応が行われ、情報提供もされている」「積極的勧奨を再開する時期に来ている」など、再開を支持する意見が相次ぎ、異論はありませんでした。「大きな方向性として、積極的勧奨を妨げる要素はない」
ということで4月1日から、シルガード9としての定期接種が始まりました。
ワクチン接種が止まってしまったために日本では効果はまだよくわかりませんが、「前がん病変」でのデータが日本でも出はじめています。前がん病変は、がんになる前の段階です。子宮頸がんの場合、ウイルスが子宮の頸部に感染してから、数年から十数年という時間を経て、人によっては、前がん病変ができ、それが軽度→中等度→高度と進行し、最後にがんになります。3万人を超える20〜29歳の女性を対象に調べたところ、前がん病変の発症リスクは、過去にワクチン接種していると、中等度では76%減少、高度では91%減少と効果があることがわかっています。
こういったことを参考に、接種の予約をしてください。
シルガード9は前日までのネット予約になります。ガーダシル接種希望の方は2日前までに電話で予約をしてください。